- المقالات
-
داء غوشيه
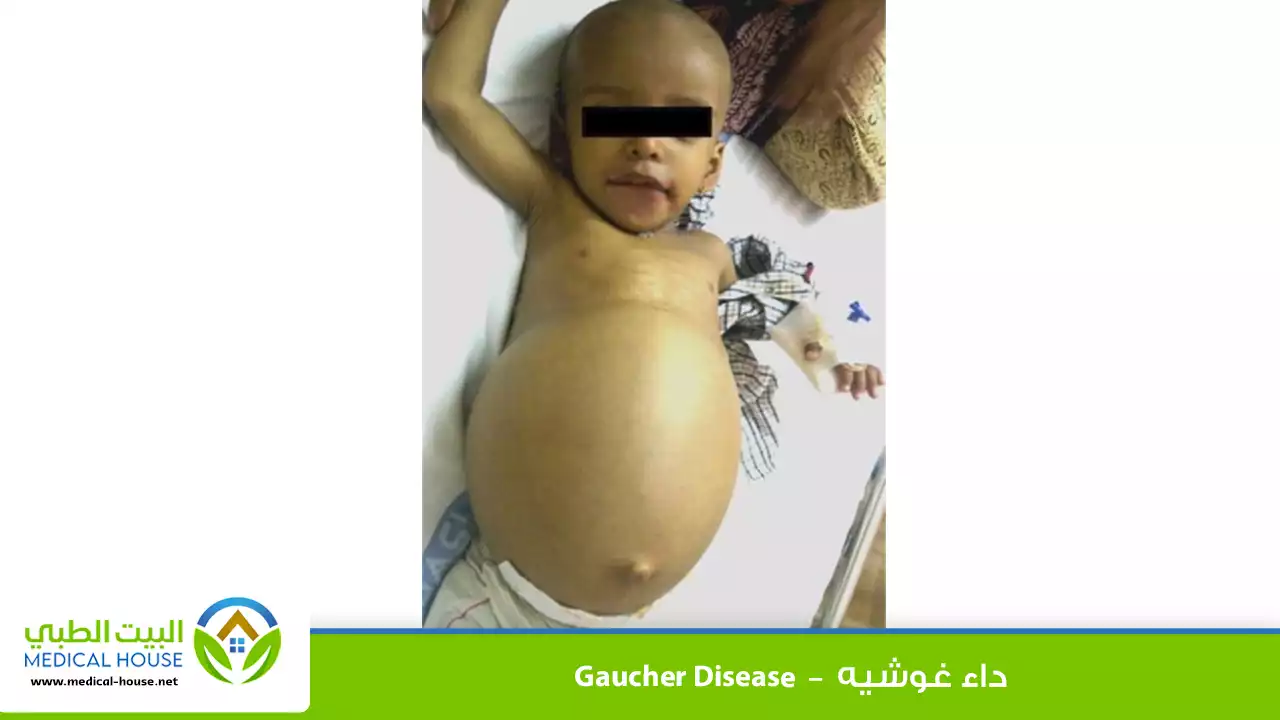

داء غوشيه
ينتج داء غوشيه عن نقص وراثي في إنزيم غلوكوسيريبروزيد، ويمكن أن تؤدي الإصابة بمرض غوشيه إلى مجموعة من الأعراض، بما في ذلك انتفاخ البطن وفقر الدم والقابلية للإصابة بالكدمات. داء غوشيه هو اضطراب في التخزين الليزوزومي (LSD)، وهو المصدر الأكثر انتشاراً من بين ما يقرب من 50 نوعاً من LSD التي تم تحديدها. يُعتقد أن الحالة تؤثر على ما بين شخص من كل 50000 شخص حول العالم.
ما هو داء غوشيه؟
ينجم داء غوشيه عن حدوث طفرة في الكروموسوم 1. حيث يفتقر المصابون بداء غوشيه إلى إنزيم أو بروتين يُعرف باسم غلوكوسيريبروزيد glucocerebrosidase. يقوم هذا الأنزيم بتفكيك نوع من الدهون، وهي الدهون المعروفة باسم غلوكوسيلسراميد glucosylceramide، أو glucocerebroside، إلى سكر ودهون بسيطة لاستخدامها في الطاقة.
إذا لم يتم تكسير الدهون، تبدأ هذه الدهون في التجمع داخل خلايا الدماغ ونخاع العظام والرئتين والطحال والكبد، وبالتالي لن تتمكن هذه الأعضاء من العمل بشكل صحيح. يمكن أن تتجمع الدهون أيضاً في البلاعم، وهي نوع من خلايا الدم البيضاء. يوجد أنزيم غلوكوسيريبروزيد أيضاً في الجسيمات الحالة، وهي هياكل تشبه الكيس داخل الخلايا.
تحلل الجسيمات الحالة المواد غير المرغوب فيها إلى مواد أبسط، بحيث يمكن للخلية استخدامها لصنع مادة جديدة أو طردها. إذا كان الإنزيم الذي يفكك منتج النفايات غير موجود، تتراكم النفايات في الخلايا. إذا تراكمت الكثير من النفايات، فلن تعمل الخلايا بشكل صحيح، وبالتالي يمكن أن تحدث مشاكل صحية خطيرة. تتضمن أمراض التخزين الليزوزومية الأخرى (LSDs): أمراض بومبي، وهنتر، وفابري، وهيرلر.
أعراض داء غوشيه:-
هناك ثلاثة أنواع من داء غوشيه، تتمثل العلامات والأعراض الرئيسية في تضخم الكبد والطحال وأمراض العظام وانخفاض عدد الصفائح الدموية والهيموجلوبين، ولكن لن تظهر الأعراض نفسها على الجميع.
العلامة الأكثر شيوعاً لهذا المرض هي تضخم الطحال. قد لا يسبب ذلك أي إزعاج للفرد، أو قد يتسبب في تورم البطن أو الامتلاء أو الألم. يمكن أن يسبب أيضاً ضعفاً في الصفائح الدموية وخلايا الدم الحمراء، لأن الطحال هو مركز معالجة لهذه الخلايا. يتسبب انخفاض عدد الصفائح الدموية وخلايا الدم الحمراء في الجسم في الشعور بالتعب وسهولة حدوث الكدمات والنزيف.
-
النوع 1
وهو أكثر الأنواع شيوعاً، يمثل حوالي 9 من كل 10 حالات. تميل الأعراض إلى أن تكون أقل حدة، ولا يؤثر المرض على الدماغ. تختلف شدة الأعراض وعمر ظهورها بين الأفراد. يمكن أن يحدث التشخيص في مرحلة الطفولة أو البلوغ. تشمل العلامات والأعراض ما يلي:
-
- فقر الدم الذي يؤدي إلى الإرهاق وقلة الطاقة والقدرة على التحمل.
- قلة الصفيحات أو انخفاض عدد الصفائح الدموية، مما يؤدي إلى نزيف في الأنف.
- يمكن أن يؤدي هشاشة العظام إلى آلام العظام، وترقق العظام، واتساع العظام فوق مفصل الركبة، وتلف المفاصل، وخاصةً في الوركين والكتفين.
- تلف الكبد، بما في ذلك تضخم الكبد و pingueculae، أو بقع صفراء في العين.
تشمل المشاكل الأخرى ما يلي:
-
- تأخر البلوغ.
- تضخم الطحال.
- مشاكل في الرئة.
يمكن أن يؤدي انخفاض عدد الصفائح الدموية إلى سهولة إصابة الشخص بالكدمات والنزيف، لأنه يستغرق وقتاً طويلاً حتى يتخثر الدم.
-
النوع 2
النوع 2 هو أندر وأشد أشكال داء غوشيه، له نفس أعراض النوع الأول، لكنه يؤثر أيضاً على الجهاز العصبي. يُعرف هذا النوع أيضاً باسم شكل الاعتلال العصبي لدى الأطفال الحاد ويمثل حالة واحدة من كل 20 حالة من حالات المرض. يحدث في هذا النوع تشوهات في جذع الدماغ وتلف دماغي خطير وسريع التطور، تظهر العلامات والأعراض عادةً في سن 3 إلى 6 أشهر. بالإضافة إلى العلامات والأعراض التي تظهر في النوع 1، قد يشمل النوع 2:
-
- تأخر التطور.
- انقطاع النفس، حيث يتوقف التنفس مؤقتاً أثناء النوم.
- النوبات وحركات الاختلاج.
- صعوبة في المص والبلع.
ويعتبر النوع 2 شكل قاتل من داء غوشيه، ولا يعيش معظم الأطفال بعد عامين من العمر.
-
النوع 3
وهو نموذج أكثر ندرة من النوع 1، ولكنه أكثر شيوعاً من النوع 2. تظهر العلامات والأعراض عادةً في أثناء الطفولة أو المراهقة وتتطور بشكل أبطأ من النوع 2. وغالباً ما يُطلق عليها اسم داء غوشيه العصبي المزمن. من الممكن حدوث تلف في الدماغ، ولكن ليس بنفس الشدة التي تحدث في النوع 2. بالإضافة إلى علامات وأعراض النوع 1، قد يشمل النوع 3 ما يلي:
-
- تأخر التطور المعرفي.
- النوبات.
- مرض عقلي.
- تشنجات.
- حركات غير طبيعية في العين.
- تشنجات العضلات.
- ضعف التنسيق.
اقرأ أيضاً: هشاشة العظام
أسباب الإصابة بداء غوشيه:-
يحدث داء غوشيه بسبب طفرة متنحية في جين يسمى GBA، يقع GBA على الكروموسوم 1. عادةً ما يكون لدى البشر نسختان من الجينات التي تخبر الجسم بإنتاج إنزيم غلوكوسيريبروزيد، وتعمل كلتا النسختين بشكل صحيح. إذا كانت نسخة واحدة معيبة، فلن يصاب الشخص بداء غوشيه، لأن جيناً واحداً يعمل فقط يمكنه إنتاج ما يكفي من الإنزيم. لن يمرض الشخص المصاب بجين معيب، لكنه سيكون حاملاً، ويمكنه نقل الجين. إذا كان كلا الوالدين حاملين، فسيحصل الطفل على:
- فرصة بنسبة 25٪ لوراثة جينين معيبين والإصابة بداء غوشيه.
- 50٪ خطر وراثة جين واحد معيب وكونه حاملاً.
- فرصة بنسبة 25٪ في وراثة عدم وجود جينات معيبة وعدم الإصابة بداء غوشيه أو انتقال المرض.
يمكن للناقل أن ينقل الجين ولكن ليس بالضرورة المرض.
التشخيص:-
إذا كانت العلامات والأعراض تشير إلى احتمال وجود داء غوشيه، أو إذا كان هناك تاريخ عائلي، فسيقوم الطبيب بإحالة الشخص إلى أخصائي وراثي، يمكن أن تساعد الاختبارات الجينية في تأكيد التشخيص.
- تحليل الدم: يمكن أن تحدد اختبارات الدم المستويات المنخفضة من glucocerebrosidase.
- الاختبارات الجينية: لتحديد الطفرات الجينية المسؤولة عن المرص، وقد تكون هذه الاختبارات غير موثوقة تماماً لأن الطفرات الجينية الكاملة التي قد تكون مرتبطة بداء غوشيه غير معروفة حتى الآن. تساعد الاختبارات الجينية جنباً إلى جنب مع اختبار الإنزيم في تشخيص داء غوشيه بدقة.
- إذا أصبحت امرأة مصابة بجين معيب حاملاً، يمكن أن يساعد الفحص قبل الولادة في التنبؤ بما إذا كان الجنين مصاباً بهذه الحالة. بزل السلى يختبر الخلايا في السائل الأمنيوسييقوم أخذ عينة من خلايا المشيمة (CVS) باختبار الأنسجة المأخوذة من المشيمة. يمكن للاختبارات الجينية قبل الحمل أن تتنبأ بفرص الزوجين في إنجاب طفل مصاب بداء غوشيه،
كيف يتم علاج داء غوشيه؟
لا يوجد علاج لداء غوشيه، ولكن يمكن أن يساعد العلاج في تقليل الأعراض وتحسين نوعية الحياة. بالنسبة للمرضى المصابين بداء غوشيه من النوع 2، يتوفر العلاج ببدائل الإنزيم، ولكن لا يوجد علاج فعال لتلف الدماغ الشديد المحتمل حدوثه. قد لا يحتاج بعض المرضى الذين يعانون من النوع 1 الخفيف إلى علاج، ولكن يجب مراقبتهم بشكل دوري. بالنسبة للمرضى المصابين بداء غوشيه من النوع 1 أو 3، قد يساعد عدد من العلاجات.
-
العلاج ببدائل الإنزيم (ERT)
يحل هذا العلاج محل glucocerebrosidase الناقص مع glucocerebrosidase المؤتلف عن طريق الوريد، أو imiglucerase. يمكن أن يساعد ERT العديد من المرضى من النوع 1، وبعض المرضى من النوع 3. للوقاية من تضخم الكبد والطحال وتحسين كثافة العظام وعدد الصفائح الدموية. الهدف الرئيسي هو تقليل الأعراض ومحاولة منع المضاعفات التي لا رجعة فيها. لا يعالج ERT مشاكل الجهاز العصبي، على سبيل المثال تلف الدماغ، في المرضى الذين يعانون من النوعين 2 و 3.
-
علاج اختزال الركيزة (SRT)
يهدف SRT إلى تقليل إنتاج وتراكم الركيزة أو النفايات في الخلايا. إنه يقلل من كمية النفايات التي تنتجها الخلية عن طريق تقليل إنتاج glucocerebrosidase، الركيزة للإنزيم الناقص. تمت الموافقة على Miglustat، أو Zavesca، من قبل إدارة الغذاء والدواء الأمريكية (FDA) كدواء يتم وصفه عن طريق الفم للبالغين المصابين بداء غوشيه من النوع الأول الخفيف إلى المتوسط. ينصح صانعو الدواء بأن يستخدم المرضى زافيسكا فقط في حالة عدم إمكانية علاجهم باستخدام ERT. يجب ألا يكون المرضى قد تلقوا علاج ERT مطلقاً أو توقفوا عن استخدامه لمدة 6 أشهر على الأقل. يجب ألا تستخدم المرأة زافيسكا إذا كانت تخطط للحمل أو أثناء الحمل أو الرضاعة.
-
زراعة نقي العظام
زرع نقي العظم، المعروف أيضاً باسم زرع الخلايا الجذعية، يستبدل نقي العظم الذي تضرر من قبل داء غوشيه بالخلايا الجذعية السليمة لنقي العظم. نقي العظام هو نسيج إسفنجي يوجد في المراكز المجوفة لبعض العظام. تنتج خلايا نقي العظام خلايا الدم، بما في ذلك خلايا الدم الحمراء والبيضاء والصفائح الدموية، تساعد الصفائح الدموية في وقف النزيف. لا يستخدم زرع النقي العظمي إلا في الحالات الشديدة من داء غوشيه. هناك خطر حدوث مضاعفات خطيرة، بما في ذلك العدوى والرفض المناعي.
اقرأ أيضاً: متلازمة انحلال الدم اليوريمية
المضاعفات:-
داء غوشيه هو مرض تقدمي، مما يعني أنه يتطور تدريجياً. تعتمد المضاعفات على نوع الأعراض التي يعاني منها الشخص ومدى شدتها. قد يزيد داء غوشيه من خطر الإصابة بسرطان الكبد.
يمكن أن يؤدي ترقق العظام إلى زيادة خطر الإصابة بالكسور والألم ومشاكل أخرى، كما يمكن أن يكون لارتفاع مخاطر النزيف تأثير على جوانب مختلفة من الصحة. قد تحدث بعض المضاعفات الإضافية:
- السرطان: قد يكون هناك خطر أكبر للإصابة بسرطان البنكرياس وسرطان الجلد الخبيث و اللمفومة اللاهودجكينية، وفقاً لبحث نُشر في JAMA، ولكن لا يوجد خطر متزايد للإصابة بأنواع أخرى من السرطان. تقترح مؤسسة غوشيه الوطنية وجود خطر متزايد للإصابة بالورم النخاعي وسرطان الخلايا الكبدية أو سرطان الكبد.
- مرض باركنسون: قد يكون هناك ارتباط موثوق به مع مرض باركنسون، وفقاً لدراسة نشرت في Autophagy.
يمكن أن تكون المضاعفات المرتبطة بالنوع 2 من داء غوشيه شديدة، وتشمل:
- عسر البلع أو صعوبة البلع.
- مشاكل في المشي.
- النوبات.
هذه المشاكل تزداد سوءاً ويمكن أن تكون قاتلة في نهاية المطاف. المضاعفات الأكثر شيوعاً للمرضى المصابين بداء غوشيه من النوع 3 هو تكلس صمامات القلب، مما يؤدي إلى تضيق الأبهر.
الخلاصة:-
سيؤدي التشخيص المبكر والعلاج الفوري إلى تحسين النظرة المستقبلية للأشخاص المصابين بداء غوشيه. تشير الأبحاث المنشورة في المجلة الأمريكية لأمراض الدم إلى أن متوسط العمر المتوقع للشخص المصاب بمرض غوشيه من النوع 1 هو 68 عاماً، مقارنةً بـ 77 عاماً في بقية السكان. لن يعيش معظم المرضى المصابين بمرض غوشيه من النوع 2 بعد أول عامين من حياتهم. تقول مؤسسة غوشيه الوطنية إن متوسط العمر المتوقع لداء غوشيه من النوع 3 أقصر، ولكن الأشخاص الذين يعانون من حالات خفيفة والذين يتلقون العلاج يمكن أن يعيشوا في الخمسينيات من العمر. يأمل الباحثون أنه كلما اكتشفوا المزيد عن المرض، قد تؤدي العلاجات الجديدة إلى تحسين النظرة المستقبلية للأشخاص الذين يعانون من جميع أشكال المرض.
اقرأ أيضاً: مرض الشيخوخة المبكرة
https://www.verywellhealth.com/overview-of-gaucher-disease-4163748
أطباء يعالجون هذه الحالة
أكثر من 1000 طبيب موثق في البيت الطبي